ماهو المقصود بمرض وراثي ؟؟ما هو المقصود بمرض وراثي؟ hereditary diseaseيتألف جسم الإنسان من مجموعة من الأعضاء , و كل عضو يتألف من عدد هائل من الخلايا , و كل خلية تحتوي 46 صبغي موجودة في نواة الخلية على شكل أزواج متماثلة , و منها زوجان مسؤولان عن تحديد الجنس هما الصبغي X و Y فعند الذكر هناك صبغي X و آخر Y, و عند الأنثى هناك صبغيان XXما هو الصبغي ؟الصبغي هو مجموعة من البروتينات مجتمعة و كل منها يسمى المورثة و تسمى بالانكليزية الجين GENE , و يحتوي كل صبغي على ملايين المورثات أو الجينات و كل مورثة مسؤولة عن صفة ما أو أكثر في جسم الإنسان , فهناك مورثة للون العينين و لون البشرة و هكذا ....و عند حدوث الإلقاح و الحمل تأتي نصف الصبغيات من الأم عن طريق البويضة الحاوية على 23 صبغي و النصف الآخر من الأب عن طريق النطفة الحاوية على 23 صبغي آخر و هكذا يأخذ الطفل جزء من صفات الأب و جزء من صفات الأم , و باجتماع البويضة مع النطفة تتكون البويضة الملقحة التي تتطور نحو المضغة ثم الجنين.ما هو الجين أو المورثة ؟المورثة هي مجموعة من البروتينات و المسماة بال د ن أ , و المورثة هي الوحدة الأساسية و الوظيفية في الوراثة عند البشر.ما هو الـ د ن أ DNA ؟الـ د ن أ أو الحمض الريبي النووي المنزوع الأوكسجين, هو مجموعة من أربعة من البروتينات المسماة بالقواعد الكيماوية وهي : ( adenine (A), guanine (G), cytosine (C), and thymine (T , و يتواجد الـ د ن أ في النواة بشكل رئيسي و قسم ضئيل منه في جزء من الخلية يسمى الميتوكوندريا , و كل خلية من خلايا الإنسان تحتوي على نفس الحمض النووي الريبي , و اختلاف ترتيب الحموض النووية يعطي كل من الحموض النووية الريبية ميزاتها الخاصة.كيف يحدث المرض الوراثي ؟يحدث المرض الوراثي نتيجة خللٍ في ترتيب الحموض الأمينية التي تشكل الـ د ن أ مما يعطي المرض مورثة مميزة له.متى يكون المرض وراثياً ؟يكون المرض وراثياً عندما تنتقل صفات هذا المرض من الأب أو الأم أو كليهما , عن طريق مورثات مصابة بخللٍ ما بحيث يؤدي هذا الخلل الى حدوث تظاهرات المرض , بعض الأمراض الوراثية التي تورث بصفة جسمية متنحية قد تغيب لأجيال , ثم تظهر عند زواج أم و أب حاملين للمورثات المسببة.هل يمكن للمرض الوراثي أن يحدث نتيجة خللٍ في الصبغيات ؟هذا ممكن ولكنه نادر , إذ أن أكثر الأمراض الوراثية تنتج عن خللٍ في المورثات و ليس الصبغيات , مثال ذلك حالة المنغولية الناجمة عن وجود صبغي زائد في الزوج 21 , فهذه ليست حالة وراثية , و من الأمثلة النادرة عن انتقال الأمراض بالوراثة نتيجة خلل الصبغيات هو بعض أنواع السرطاناتما هي أنماط توريث الأمراض ؟1- الوراثة الجسمية المتنحية : autosomal recessiveيقصد بكلمة ممتنحية أنها بحاجة لمورثة من كلٍ من الأب و الأم لكي تسبب المرض و كلمة جسمية تعني أنه متعلق بالصبغيات الجسمية و ليس الجنسية فهو يمكن أن يصيب الجنسين, و وجود مورثة واحدة تسبب حالة تسمى بحامل للمورثة أو حامل للمرض و لكنه غير مصاب , فحتى ينجب الوالدين طفلاً مصاباً يجب ان يكون كلّ منهما حاملُ للمورثة , و لهذا السبب لا تشاهد هذه الأمراض عند كل الأجيال فقد تغيب لتعود و تظهر عند اجتماع حملة المورثات , و أهم الأمراض التي تنتقل بهذه الطريقة هي التالاسيميا و فقر الدم المنجلي والداء الليفي الكيسي. و احتمال انجاب طفل مصاب في كل حمل هو 25 %.2- الوراثة الجسمية القاهرة Autosomal dominant :و كلمة قاهرة أو سائدة تعني أن وجود مورثة واحدة من أحد الوالدين كافية لظهور المرض المرض عند الطفل الذي انتقلت له هذه المورثة , و لذلك تظهر الحالة في كل الأجيال بشكل متتالي , وتصيب الجنسين , و أهام الأمراض التي تورث بصفة جسمية قاهرة أو سائدة : داء فون ريكلينغهاوزن من النمط 1 neurofibromatosis type 1 و داء هيتنغتون Huntington disease, و احتمال انجاب طفل مصاب هو 50 % في كل حمل.3- الوراثة القاهرة المرتبطة بالجنس بالصبغي اكس X -linked dominant disorders:و تنجم عن خللٍ في المورثات الموجود في الصبغي الجنسي اكس , و تصيب الجنسين و لكن يصاب الذكور أقل من الإناث , و تختلف فرصة انتقال المرض فيما إذا كان الأب أو الأم مصاباً بالمرض , و تتميز هذه الحالة بأن الأب المصاب لا ينقل المرض للذكور ! و أهم مثال على هذا النمط من الوراثة هو متلازمة الصبغي اكس الهش fragile X syndrome4- الوراثة المتنحية المرتبطة بالجنس بالصبغي اكس : X-linked recessive disordersتنجم عن خللٍ في المورثات الموجود في الصبغي الجنسي اكس , و تصيب الجنسين و لكن يصاب الذكور أكثر من الإناث و نادراً ما نشاهد إناث مصابات , و تختلف فرصة انتقال المرض فيما إذا كان الأب أو الأم مصاباً بالمرض , و تتميز هذه الحالة بأن الأب المصاب لا ينقل المرض للذكور ! و أهم مثال على هذا النمط من الوراثة هو الناعور أو الهيموفيليا hemophilia و داء قابري Fabry disease5- الوراثة المنتقلة عن طريق الميتوكوندريا : Mitochondrial disordersالميتوكوندريا هي جهاز هام في الاستقلاب يتواجد داخل الخلية , و يسمى هذا النمط من التوريث بالتوريث المتعلق بالأم , لأنه عند الإلقاح تأتي الميتوكوندريا من الأم فقط عن طريق البويضة و لا تأتي من النطفة من الأب , و هذا النمط يمكن أن يصيب الجنسين و يمكن أن يشاهد في كل الأجيال , و لكن الأب المصاب لا ينقل المرض كما ذكرنا , و اهم مثال على هذا النمط هو اعتلال العصب البصري الوراثي( Leber hereditary optic neuropathy (LHON6- الوراثة متعددة العوامل : complex or multifactorial disordersهذا النمط من الأمراض الوراثية لا ينجم عن خلل في مورثة واحدة كما في الأنماط السابقة و إنما عن خللٍ في عدة مورثات أغلبها غير معروف حتى الآن , إضافة لتدخل عوامل أخرى في ظهور المرض كالعوامل البيئية و نمط الحياة و الإنتانات , ومن الأمثلة على ذلك : الداء السكري , البدانة و أمراض القلب , و بالتالي لا يوجد نمط توريث معروف لهذه الأمراض و هي صعبة الدراسة و من الصعب تحديد الأشخاص الذين هم في خطر للإصابة بها , و هناك الكثير من الأبحاث حولها.كيف تشخص الأمراض الوراثية ؟يمكن وضع التشخيص بناء على قصة المريض و السوابق العائلية للحالة و بعض الفحوص الشعاعية و المخبرية المتممة , و بعض الحالات تحتاج لتحري المورثات المسؤولة بإجراء دراسة و استشارة وراثية ,و من المهم معرفة أن دراسة (الصيغة الصبغية بشكلها العام ( أي تعداد الصبغيات لا يشخص الأمراض الوراثيةما هو علاج الأمراض الوراثية ؟كل مرض يعالج حسب الخلل الذي يسببه , و لا توجد معالجة لسبب المرض حتى الآن , أي لا يمكن إصلاح الخلل على مستوى المورثات و إنما تعالج المشاكل الناجمة عن ذلك : ففي حالة التالاسيميا يتم نقل الدم و اعطاءات خالبات الحديد و في .داء فابري يعطى الأنزيم المفقود و هكذا , و هناك دراسات جارية على المعالجة بالجينات |
|
من الأمراض الوراثية :
مرض هيرشسبرينج Hirschsprung disease
مرض هيرشسبرينج هو اضطراب فى تطور و نمو الجهاز العصبي المعوي و يميزه غياب الخلايا العقدية ganglion cells بالجزء الأقصى من القولون distal colon مما يؤدى إلى انسداد معوي وظيفي. و بالرغم من أن المرض قد وصفه روش Ruysch سنة 1691 و اشيعت معرفته عن طريق هيرشسبرينج سنة 1886, إلا أن المعرفة بتولد المرض لم يكن محددا جدا إلا فى منتصف القرن العشرين عندما وصف ويت هوس Whitehouse وكيرنوهان Kernohan عدم وجود خلايا عقدية aganglionosis بالجزء الأقصى من الأمعاء كسبب فى مرضاهم, وفي سنة 1949 وصف سوينسون Swenson الإجراء الأول الجازم الثابت لمرض هيرشسبرينج باستئصال بالقولون السيني و المستقيم rectosigmoidectomy و وصل القولون بالشرج coloanal anastomosis, و منذ ذلك الوقت تم وصف عمليات أخرى تشمل تقنية دوهاميل وسوف Duhamel and Soave techniques, و حديثا فإن التقدم الجراحى و إجراء الجراحات بعد تشخيص مبكر, و بطرق أقل تدخل, قد أدى إلى التقليل من الإعتلالات و الوفيات عند المصابين بمرض هيرشسبرينج.
و أغلب حالات مرض هيرشسبرينج يتم تشخيصها حاليا فى الفترة بعد الولادة, و يجب وضع مرض هيرشسبرينج فى الاعتبار عند أي مولود لا يستطيع إخراج العقي (وهو المادة الداكنة التي تخرج من المولود بعد الولادة) meconium خلال 24-48 ساعة بعد الولادة, و بالرغم من أن عمل صورة أشعة بعد حقنة شرجية بالصبغة contrast enema يؤدى إلى تشخيص المرض إلا أن فحص عينة كاملة السمك من النسيج بالمستقيم rectal biopsy هى المعيار للتشخيص.
وعند التأكد من التشخيص يكون العلاج الأساسي هو استئصال الجزء من الأمعاء الغير مؤدي لوظيفته بسبب نقص الخلايا العقدية, و عمل وصل للجزء من المستقيم مع الأمعاء التي بها إمداد عصبي سليم.
ومن الجدير بالذكر أنه توجد حالات يكون فيها الجزء المتأثر هو عدة سنتيمترات قليلة من القولون و تكتشف هذه الحالات فى سن أكبر وتكون أهم علامة هى وجود إمساك مزمن فى الفترة من عمر 6-12 شهر, كما توجد حالات يشمل فيها المرض مقطع طويل من الأمعاء وهي تحدث عند 3-12% من الحالات وقد يشمل المرض القولون بالكامل.
تولد مرض هيرشسبرينج
وجود عيب خلقي وهو عدم وجود خلايا عقدية Congenital aganglionosis بالجزء الأقصى من الأمعاء يفسر مرض هيرشسبرينج و عدم وجود خلايا عقدية يبدأ بالشرج والذي يتم شموله دائما ثم يمتد فى الاتجاه الأدنى proximally لمسافة تختلف من حالة إلى أخرى, و كلا من الضفيرتين العضلية - و الواقعة بين العضلات الملساء الطولية والدائرية - myenteric (إيرباخ Auerbach) و الأخرى - الواقعة تحت الغشاء المبطن للأمعاء - submucosal (ميسنر Meissner) تكونا غير موجودتين مما يؤدى إلى تخفيض وظيفة الأمعاء و تقليل الحركة الدودية لها, و مازالت الآلية الدقيقة وراء تطور مرض هيرشسبرينج غير معروفة.
و الخلايا العقدية بالأمعاء تستمد أثناء تطور الجنين من جزء يسمى القمة العصبية neural crest و أثناء التطور الطبيعي للخلايا العصبية الابتدائية الأولية neuroblasts تكون موجودة بالأمعاء الدقيقة في الأسبوع السابع من الحمل و تصل للقولون فى الأسبوع الثاني عشر, و أحد التفسيرات لأسباب المرض تكون هى حدوث خلل فى هجرة الخلايا العصبية الابتدائية الأولية فى مسارها لأسفل نحو الجزء الأقصى من الأمعاء, و البديل أيضا لذلك هو أن الهجرة الطبيعية من الممكن أن تحدث مع فشل الخلايا العصبية الابتدائية الأولية أن تعيش, أو تنتشر proliferate, أو تتميز differentiate بالجزء الأقصى من الأمعاء الذي لا يوجد به خلايا عقدية و أيضا التوزيع الغير طبيعي بالجزء المتأثر من الأمعاء للمكونات اللازمة للنمو العصبي مثل الفيبرونكتين fibronectin, و اللامنين laminin, و جزيء التصاق الخلايا العصبية neural cell adhesion molecule - NCAM, و العوامل المغذية للنسيج العصبي neurotrophic factors ربما تكون هى المسئولة.
بالإضافة إلى ذلك ملاحظة أن الخلايا الملساء بالجزء من القولون - الخالي من الخلايا العقدية – يكون خامل كهربيا أثناء عمل دراسات للوظائف الكهربية و يشير ذلك إلى وجود مكون عضلي myogenic component بالمرض, و أخيرا فإن وجود عيوب فى خلايا كاجل الفراغية interstitial cells of Cajal, و الخلايا المنظمة كهربيا pacemaker cells و التي تصل الأعصاب المعدية بالعضلات الملساء قد تم وضعه ضمن الفروض كعامل مساهم مهم.
و يوجد ثلاث ضفائر عصبيه ممتدة للأمعاء الضفيرة تحت الغشاء المبطن للأمعاء (ميسنر Meissner) و الضفيرة بين العضلات intermuscular (إيرباخ Auerbach) و الضفيرة الغشائية الصغيرة smaller mucosal plexus و كل هذه الضفائر تتكامل بدقة و تشترك فى كل جوانب وظائف الأمعاء من امتصاص, و إفراز, و حركة, و سريان للدم.
و عند المصابين بمرض هيرشسبرينج تكون الخلايا العقدية غير موجودة مما يؤدى إلى زيادة الإمداد العصبي الخارجي, و تكون الزيادة فى الألياف العصبية التي تعمل بمادتي الأستيل كولين و الأدرينالين من 2-3 مرات ضعف الإمداد العصبي الطبيعي.
معدلات حدوث مرض هيرشسبرينج
الإعتلالات و الوفيات من مرض هيرشسبرينج
و الحالات التي لا تعالج تصل نسبة الوفيات بها إلى حوالي 80% و تكون نسبة الوفيات بسبب أي من التدخلات الجراحية قليلة جدا أما بعد العلاج فتكون نسبة الوفيات نحو 30% بسبب الالتهاب المعوي القولوني enterocolitis
و تشمل المضاعفات بعد الجراحة حدوث انفصال مكان الغرز الجراحية ينشأ عنه تسرب محتويات الأمعاء 5%, و اختناق بمنطقة التوصيل 5-10%, و الانسداد المعوي 5% و خراج بالحوض 5% و التلوث الميكروبي للجرح 10%.
و تتضمن المضاعفات على المدى الطويل الانسداد المعوي و سلس البراز fecal incontinence و الإمساك المزمن و التهاب القولون.
و الوفاة المتأخرة تكون بسبب مضاعفات تحدث للمرضى التي يؤثر المرض عندهم على مقطع طويل من الأمعاء, و بالرغم من أن مرضى كثيرين تحدث لهم مضاعفة أو أكثر بعد الجراحة, إلا أن دراسات المتابعة على المدى الطويل بينت أن أكثر من 90% من الحالات تحسنت بدرجة كبيرة, وأن أدائهم يكون جيد نسبيا, أما بالنسبة للمرضى الذين يكون لديهم متلازمة مصاحبة أخرى أو مرض بمسافة طويلة من الأمعاء فإن التنبؤ بمصيرهم يكون سيئ.
علاقة مرض هيرشسبرينج بالجنس
أعراض مرض هيرشسبرينج
علامات مرض هيرشسبرينج
الفحص الطبي للمواليد لا يؤدى إلى تشخيص ولكنه من الممكن أن يكشف عن وجود انتفاخ بالبطن, و تقلص بالشرج, وقد يساعد الفحص أيضا فى التفريق بين مرض هيرشسبرينج و حالات مشابهة مثل انتفاخ البطن بسبب تجمع غازات أو عدم وجود ثقب شرجي.
سبب مرض هيرشسبرينج
الفحوص الطبية
فحوص الأشعة:
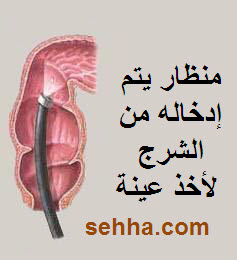
فحص عينة من الأنسجة:
علاج مرض هيرشسبرينج
غذاء مريض هيرشسبرينج
نشاط المريض
يجب تحديد نشاط الأطفال الأكبر سنا لمدة 6 أسابيع وذلك للسماح بالتئام الجرح.
المتابعة
المضاعفات
تقييم حالة المرضى
|











ساحة النقاش